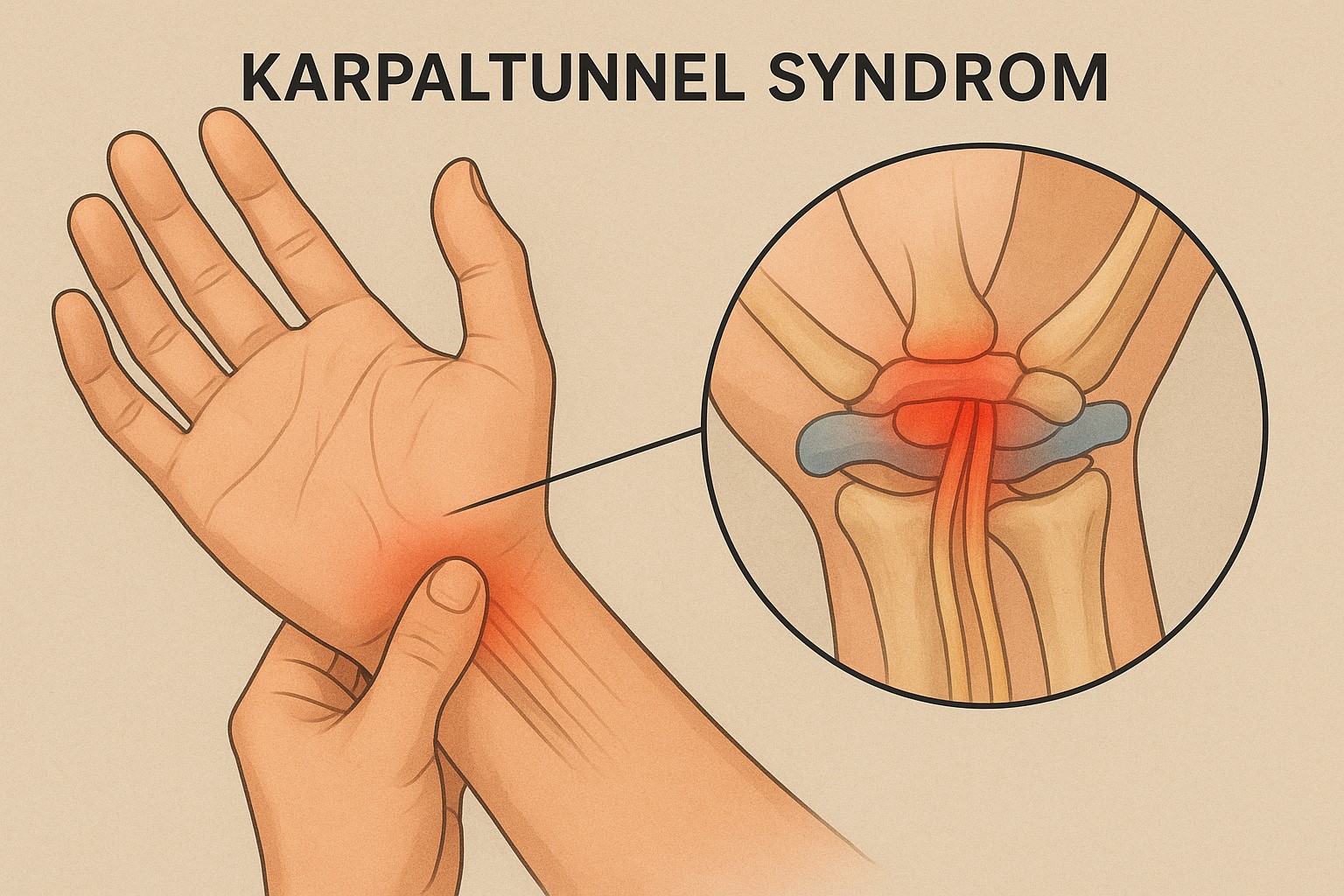
Das Karpaltunnelsyndrom beschreibt ein Engpasssyndrom der Mittelnervs an der Hand, der die Langfinger II, III und die daumenseitige Hälfte des Ringfingers versorgt, sowie den Daumen. Häufig kommt es z.B. beim Radfahren oder Telefonieren zu einem „Einschlafen“ der Finger. Auch im Motorradrennsport ist das CTS eine bekannte Erkrankung. Vor allem nachts führen die Kribbelerscheinungen und Schmerzen zur Störung des Schlafes. Daher rührt der Name Brachialgia paraesthetica nocturna. Die Hand wird häufig ausgeschüttelt. Mitunter treten Schmerzen bis in den Unterarm auf. Diese Schmerzen sind ein typisches Erstsymptom des Karpaltunnelsyndrom.
Das Karpaltunnelsyndrom zählt mit einer Prävalenz von 10,6 % (lt einer Metaanalyse aus 87 Studien) (Die Prävalenz einer bestimmten Erkrankung wird meist als Prozentsatz angegeben (Anteil der erkrankten Personen an der Gesamtpopulation)) zu den häufigsten Engpasssyndromen eines peripheren Nerven. Frauen sind etwa dreimal häufiger davon betroffen als Männer.
Die höchste Inzidenz findet sich zwischen dem 40. und 60. Lebensjahr; aber auch bei Jugendlichen und in sehr hohem Alter kommt das CTS vor. Bei Kindern ist es selten. Beidseitige Behandlungsbedürftigkeit besteht bei mehr als 50% der Fälle.
Es gibt Hinweise auf eine familiäre Häufung. Auslöser für die klinische Symptomatik ist eine Volumen- und damit verbundene Druckzunahme im Karpaltunnel für den Nerv.
Bei länger bestehender Erkrankung leidet der Tastsinn (Stereoästhesie) und die Daumenkraft, es kommt zur Muskelatrophie und es kann zu dauerhaften Schädigung des eingeengten Nerven kommen.
Eine Tendovaginitis stenosans („Schnappfinger“) und deren Vorstadien mit vermehrter Morgen-Steifigkeit der Finger oder schmerzhaftem und inkomplettem Faustschluss ist eine häufige und wichtige Begleiterkrankung. Sie ist meist behandlungsbedürftig und kommt in mehr als 16% bis 43% der Fälle gleichzeitig mit einem CTS vor.
Provokationstests wie der geläufigste Phalen-Test und das Hoffmann-Tinel-Zeichen sind in der Frühphase hilfreich. Die diagnostische Wertigkeit der Tests wird unterschiedlich beurteilt. Der Nachweis erfolgt durch eine elektroneurographische Untersuchung (NLG) beim Neurologen. Die sensible und motorische Neurographie sind empfindliche und zuverlässige Methoden zum Nachweis des chronischen CTS. Leitbefund ist die reduzierte Nervenleitgeschwindigkeit (NLG) des N. medianus im Karpaltunnel als Folge der Demyelinisierung.
MRT / CT Untersuchungen oder Röntgenuntersuchungen sind nur dann erforderlich, wenn mechanische Störungen durch Arthrose oder frühere Handgelenksverletzungen eine Rolle in der Entstehung des CTS spielen könnten.
Differentialdiagnostisch muss ein zervikales C6 & C7 Syndrom und eine Polyneuropathie berücksichtigt werden. Auch kann die Schädigung des Nerven im Unterarmmuskel liegen, gerade bei Sportlern die eine erhöhte Kraft der Hand benötigen. (Pronator Teres Syndrom)
Zur Therapie sollte zunächst im Frühstadium eine Handgelenkschiene zur Nacht angelegt werden. Dafür gibt es eine gute Evidenz.
Kortison-Injektionen in den Karpalkanal können kurzfristig zu einer Besserung führen, in der Langzeitbehandlung sind Schiene und Operation aber deutlich überlegen. Mehrfach-Injektionen werden nicht empfohlen. Gewisse Dehnungsübungen und auch Osteopathie können im Einzelfall eine Linderung bringen, wenn die Beschwerden nicht schon lange bestehen.
Bei anhaltenden Beschwerden mit sensiblen und / oder motorischen Ausfallerscheinungen, wie Beeinträchtigung der Fingerkuppensensibilität (Stereoästhesie), nach erfolgloser konservativer Therapie besteht eine Operationsindikation.
Es kann eine offene oder endoskopische Operation erfolgen. Die Operation ist dabei mit oder ohne sogenannte Blutsperre möglich. Die Betäubung erfolgt in der Regel als Lokalanästhesie mit feiner Nadel, Plexus- oder i.v. Regionalanästhesie. Auch eine Allgemeinnarkose kommt in Betracht oder die WALANT (Wide Awake Local Anesthesia No Tourniquet)-Technik. Die endoskopischen Verfahren haben gegenüber den offenen Techniken weder eindeutige Vor- noch Nachteile. Der Eingriff erfolgt in der Regel ambulant. Häufig sind schon direkt nach dem Eingriff die nächtlichen Schmerzen weg. Die Dauer der Arbeitsunfähigkeit hängt ab von der Tätigkeit. Im Schnitt beträgt sie 3 -4 Wochen.
Die Komplikationen sind bei erfahren Operateuren < 1 %.
Spezielle Sportspezifische Fragestellungen zur Rehabilitation, Back to sports und Trainingsmöglichkeiten besprechen Sie am besten mit uns in der Praxis.









Hinterlasse einen Kommentar